Das Behandlungs- und Versorgungsmodell für Herzinsuffizienz sieht eine enge Kollaboration zwischen extra- und intramuralen Bereich mit Stärkung der niedergelassenen Versorgungsstrukturen zur Therapieoptimierung und Sekundärprävention vor.
KIT Telehealth Solutions Herzinsuffizienz
Die telemedizinische Betreuung innerhalb eines kollaborativen Betreuungsnetzwerkes führt zu einer Verbesserung der Lebensqualität, Leistungsfähigkeit und Adhärenz der Patienten und mündet in einen Überlebensvorteil der Patienten.
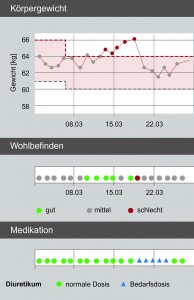
Beispiel einer erfolgreichen Intervention durch temporäre Erhöhung der Diuretikumdosierung (Bedarfsmedikation).
- Das Monitoring-Prozedere mit der regelmäßigen, intuitiven und sicheren Erfassung der Gesundheitsdaten durch den Patienten mittels Keep In Touch Telehealth Solutions sorgt für aktive, eigenverantwortliche Einbindung der Patienten in den Behandlungsprozess.
- Hohe Benutzerfreundlichkeit für ältere Personen wird durch die Verwendung eines einfachen Geräteensemble aus klassischen Messgeräten (Blutdruck, Körperwaage) und einem Patiententerminal mit mobiler App im Schulterschluss mit berührungslosen Funktechnologien gewährleistet.
- Integrierte Darstellung des individuellen Medikamentenregimes fördert die Therapieadhärenz der Patienten und unterstützt die Ärzte bei der Therapieeinstellung.
- Ort- und zeitunabhängige Kommunikationswege ermöglichen eine effiziente Zusammenarbeit zwischen den Patienten und den beteiligten Gesundheitsdiensteanbietern.
- Die interinstitutionelle Zusammenarbeit entlang des Behandlungspfades erfolgt über ein gesichertes, internetbasiertes Kommunikationssystem und schließt die verschiedenen Versorgungsebenen ein.
Medizinische Ausgangslage
Aufgrund demographischer Änderungen und der verbesserten Behandlung von kardialen Akutereignissen nimmt die Zahl der an Herzinsuffizienz Erkrankten stetig zu. Die Mortalität ist höher als bei den häufigsten Tumorerkrankungen und die erkrankungsbedingten Kosten sind überproportional hoch. Unzureichende Rekompensation und Therapieeinstellung im Krankenhaus, fehlende Entlassungsplanung, mangelhafte Medikamenten- und Diätadhärenz der Patienten, fehlende oder unzureichende Nachsorge und soziale Unterstützung sowie späte Wahrnehmung neuerlicher Dekompensationszeichen sind die häufigsten Gründe für die hohe Hospitalisierungsrate. Durch die direkte, aktive Einbindung von Patienten in das Behandlungsmanagement sowie die systematische Unterstützung der entlang des Behandlungspfades beteiligten Ärzte und Pflegepersonen kann der Therapieerfolg bei chronischen Erkrankungen wie Herzinsuffizienz verbessert werden.


